Vous identifierez pityriasis versicolor par ses taches hypopigmentées ou hyperpigmentées distinctives avec un fin pelage sur votre tronc supérieur et vos épaules, confirmé par un examen à la lampe de Wood montrant une fluorescence jaune-vert ou une microscopie révélant le motif caractéristique « spaghetti et boulettes de viande » de Malassezia furfur. Traitez-le efficacement avec des antifongiques topiques de première ligne comme la crème de kétoconazole à 2 % ou le shampooing au sulfure de sélénium, en maintenant une hygiène rigoureuse et en portant des tissus respirants pour prévenir les récidives. Comprendre la physiopathologie sous-jacente et les déclencheurs environnementaux vous permet de mettre en œuvre des interventions ciblées pour des résultats thérapeutiques optimaux.
Principaux enseignements
- La pityriasis versicolor se présente sous forme de taches squameuses hypopigmentées ou hyperpigmentées sur le haut du tronc, confirmées par la lampe de Wood ou la microscopie.
- La condition est causée par la levure Malassezia furfur, qui prospère dans des environnements chauds et humides et dans les zones à forte activité sébacée.
- Les antifongiques topiques comme la crème de kétoconazole à 2 % ou le shampoing au sulfure de sélénium sont les traitements de première ligne pour une éradication fongique efficace.
- La décoloration de la peau persiste 6 à 12 mois après le traitement en raison d’une mélanogenèse perturbée, nécessitant une reassurance des patients et une photoprotection.
- La prévention inclut une bonne hygiène, des vêtements amples et respirants, une utilisation intermittente d’antifongiques et l’évitement des facteurs déclenchant la prolifération de Malassezia.
Comprendre le Pityriasis Versicolor : Une affection cutanée fongique courante

La pityriasis versicolor représente une mycose cutanée superficielle causée par la levure lipophile Malassezia furfur, qui fait partie de la flore cutanée normale mais devient pathogène dans des conditions spécifiques.
Vous reconnaîtrez cette infection fongique par ses taches hypopigmentées ou hyperpigmentées affectant les zones riches en sébum. L’organisme prospère dans des environnements chauds et humides, ce qui rend essentiel pour vous de comprendre sa pathophysiologie lors du conseil aux patients sur le maintien de la santé de la peau.
La condition se manifeste par des macules squameuses qui coalescent en plaques plus grandes, exhibant une fine échelle lors d’un léger grattage—un critère diagnostique connu sous le nom de motif « spaghetti et boulettes » à la microscopie.
Bien que généralement asymptomatique, vous constaterez que les patients recherchent un traitement principalement pour des préoccupations cosmétiques. Une reconnaissance précoce vous permet d’implémenter des protocoles antifongiques appropriés et de prévenir la récurrence par des stratégies préventives ciblées.
Reconnaître les signes et symptômes caractéristiques sur votre peau
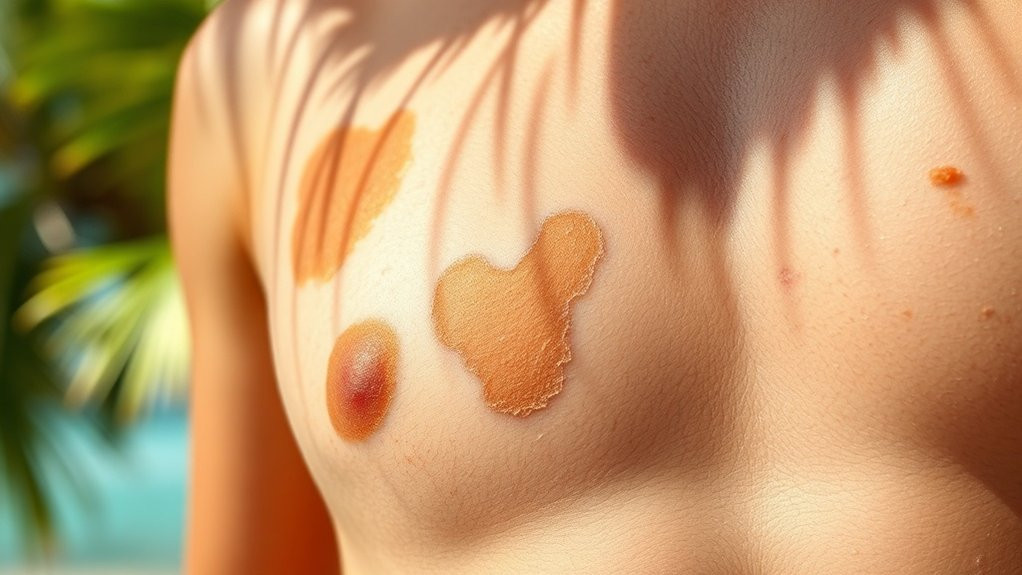
Lors de l’examen de votre peau pour pityriasis versicolor, vous observerez des macules discrètes, hypopigmentées ou hyperpigmentées mesurant 1 à 2 cm de diamètre qui affectent principalement les zones riches en glandes sébacées, notamment le haut du tronc, les épaules et les extrémités proximales.
Ces lésions s’unissent souvent en plaques plus grandes présentant une fine desquamation et des changements de texture cutanée distinctifs. Vous remarquerez des variations saisonnières, avec des lésions devenant plus apparentes pendant les mois d’été lorsque la peau environnante bronze tandis que les zones affectées restent blanches.
Le signe pathognomonique du « signe du bois » apparaît lorsque vous grattez doucement les lésions, produisant une desquamation caractéristique. La plupart des patients ne ressentent pas de prurit.
Confirmez le diagnostic par examen à la lampe de Wood révélant une fluorescence jaune-vert ou par microscopie directe montrant le motif « spaghetti et boulettes de viande » des hyphes et spores de Malassezia.
Une reconnaissance précoce permet une intervention rapide, aidant ceux que vous servez à atteindre des résultats dermatologiques optimaux.
Zones du corps le plus affectées par Malassezia Furfur
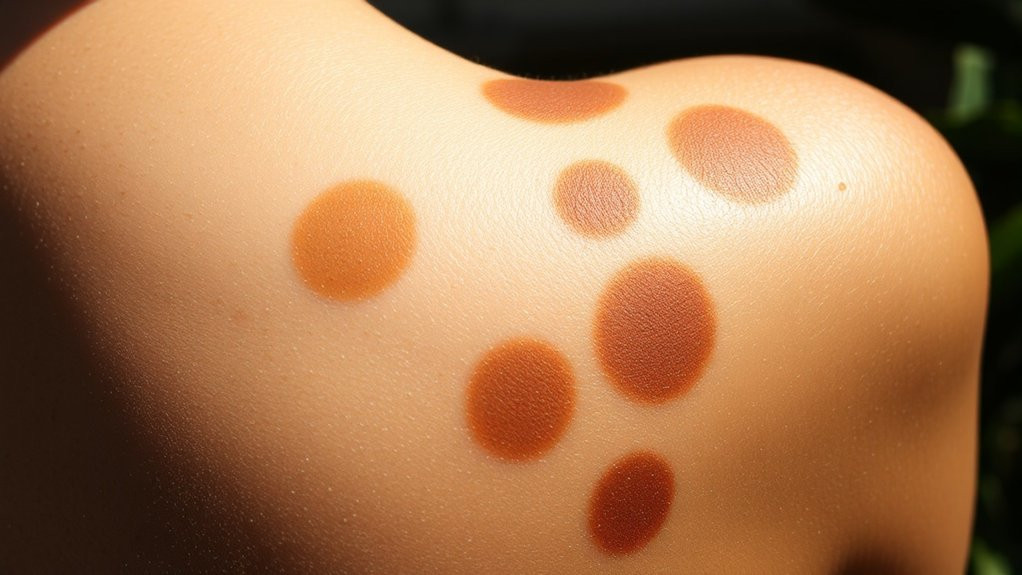
Malassezia furfur montre une prédilection pour les zones séborrhéiques où la densité des glandes sébacées est la plus élevée, créant des environnements riches en lipides optimaux pour la prolifération de la levure.
Vous observerez généralement des lésions réparties sur le tronc, les membres supérieurs, et occasionnellement sur les cuisses et les surfaces plantaires, suivant des motifs de production accrue de sébum.
Les facteurs environnementaux—en particulier la température ambiante élevée et l’humidité—amplifient significativement l’activité de la maladie en favorisant la transpiration et en améliorant les conditions lipophiles nécessaires à la croissance fongique.
Zones et glandes séborrhéiques
La distribution des infections à Malassezia furfur correspond directement à la densité des glandes sébacées dans le corps.
Vous observerez que les glandes sébacées se concentrent dans les zones séborrhéiques—le cuir chevelu, le visage, le haut de la poitrine, le dos, les épaules et le tronc—créant des environnements riches en lipides essentiels à la croissance fongique. L’organisme métabolise les acides gras du sébum, permettant la colonisation dans ces régions huileuses.
Lors de l’évaluation des patients, vous constaterez que les bras, les cuisses et parfois les plantes des pieds peuvent abriter des infections, en particulier chez les individus ayant une production de sébum élevée.
Votre évaluation clinique doit reconnaître que l’immunodéficience, les fluctuations hormonales et l’hyperhidrose augmentent la susceptibilité. Les patients présentant une peau grasse dans des climats chauds et humides montrent une vulnérabilité accrue.
Comprendre cette relation entre les glandes sébacées et le champignon vous permet d’anticiper les sites d’infection et de mettre en œuvre efficacement des interventions thérapeutiques ciblées.
Distribution des troncs et des branches
La pityriasis versicolor se manifeste surtout sur le tronc, le haut du dos et les épaules—des régions où la concentration des glandes sébacées crée des conditions optimales pour la prolifération de Malassezia furfur.
Vous observerez des lésions sur le tronc se présentant sous forme de multiples plaques squameuses sur l’abdomen et le cou, fusionnant souvent en de plus grandes zones hypopigmentées ou hyperpigmentées. L’environnement riche en lipides de ces zones facilite la colonisation fongique et le pelage caractéristique.
L’implication des membres affecte généralement les régions proximales—les bras supérieurs et les cuisses—où la production de sébum reste élevée.
Vous remarquerez que les lésions deviennent plus apparentes pendant les mois d’été lorsque la peau environnante bronze, créant un contraste frappant avec les plaques affectées qui ne produisent pas de mélanine normalement.
Bien qu’une extension faciale se produise parfois, votre attention clinique devrait rester sur les distributions séborrhéiques. Ce schéma prévisible aide au diagnostic différentiel et guide les approches de traitement ciblées pour les patients recherchant un soulagement.
Chaleur et humidité impact
Lorsque les températures environnementales dépassent 30°C (86°F) avec une humidité relative supérieure à 60%, vous observerez des augmentations marquées de l’activité métabolique de Malassezia furfur et le développement subséquent de lésions.
Ces effets d’humidité créent des conditions optimales pour la croissance fongique dans les zones sébacées riches en lipides, affectant particulièrement le torse supérieur, les épaules et les membres proximaux de vos patients.
Vous remarquerez que la perspiration excessive amplifie les taux de colonisation, car le champignon prospère dans des environnements chargés d’humidité.
Par temps chaud, les taches hypopigmentées deviennent de plus en plus évidentes lorsque la peau périlésionnelle bronze normalement tandis que les zones affectées restent dépigmentées.
Vous devez conseiller aux patients ayant des phénotypes de peau grasse une susceptibilité accrue pendant les mois d’été.
Comprendre ces déclencheurs environnementaux vous permet de mettre en œuvre des stratégies préventives : recommandez une prophylaxie antimycotique avant les saisons humides et conseillez des mesures de contrôle de l’humidité pour minimiser les récidives chez les populations vulnérables.
Facteurs de risque qui favorisent la prolifération fongique
Plusieurs facteurs physiologiques et environnementaux convergent pour créer des conditions favorables à la prolifération de Malassezia furfur à la surface de la peau.
Vous constaterez que une production sébacée élevée crée un environnement lipidique optimal pour la croissance fongique, affectant particulièrement les patients ayant une peau naturellement grasse. Les influences hormonales pendant la grossesse ou les traitements endocriniens modifient considérablement l’activité des glandes sébacées, modifiant les schémas de susceptibilité.
La réponse immunitaire de vos patients joue un rôle crucial : les états d’immunodéficience et la thérapie par corticostéroïdes compromettent considérablement les mécanismes de défense cutanés contre les pathogènes opportunistes.
Les cofacteurs environnementaux tels que l’hyperhidrose, les vêtements occlusifs et les climats tropicaux accélèrent les taux de colonisation.
Vous devez reconnaître que les jeunes adultes âgés de 14 à 40 ans présentent la prévalence la plus élevée en raison de l’activité sébacée maximale.
Comprendre ces facteurs de risque interconnectés vous permet de mettre en œuvre des stratégies préventives ciblées et d’optimiser les résultats pour les patients grâce à des interventions fondées sur des preuves.
Méthodes de diagnostic : Examen visuel et tests de laboratoire
Bien que la pityriasis versicolor présente des caractéristiques pathognomoniques, vous établirez un diagnostic définitif grâce à une évaluation clinique et de laboratoire systématique.
Commencez par un examen visuel, en identifiant des taches hypopigmentées ou hyperpigmentées avec un fin pelage. Mettez en œuvre l’examen à la lumière de Wood comme outil de critères diagnostiques confirmatoires, où les zones affectées présentent une fluorescence jaune-verte sous l’illumination UV.
Vous renforcerez la précision diagnostique grâce à une analyse microscopique des échantillons cutanés utilisant une préparation à l’hydroxyde de potassium, révélant l’apparence distinctive de « spaghetti et boulettes de viande » des hyphes et spores de Malassezia.
Ces techniques de laboratoire permettent de différencier la vitiligo, la dermatite séborrhéique et d’autres troubles d’hypopigmentation. Documentez les schémas de récidive et la morphologie des lésions de manière exhaustive, car ces informations cliniques s’avèrent essentielles pour un diagnostic précis et une planification d’intervention thérapeutique appropriée pour des résultats optimaux pour vos patients.
Options de traitement antifongique topique et techniques d’application
Les antifongiques topiques constituent la première ligne d’intervention thérapeutique pour la pityriasis versicolor, démontrant de hauts taux d’efficacité lorsqu’ils sont appliqués selon des protocoles basés sur des preuves.
Vous trouverez que la crème ou le gel de kétoconazole à 2% offre une efficacité antifongique optimale par application directe sur les zones affectées.
Le shampoing au sulfure de sélénium nécessite un temps de contact spécifique avant le rinçage pour obtenir des résultats thérapeutiques.
Pour vos patients avec des présentations localisées, le shampoing de flutrimazole à 1% appliqué quotidiennement pendant quatorze jours fournit un traitement ciblé.
Le ciclopirox représente une autre option viable, nécessitant une application une à deux fois par jour pendant trois à quatre semaines.
Vous devez vous assurer de techniques d’application appropriées : nettoyez et séchez soigneusement la zone de traitement, appliquez les formulations topiques comme indiqué, et maintenez le contact pendant les durées recommandées avant de rincer.
Ces protocoles basés sur des preuves maximisent le succès thérapeutique dans votre pratique clinique.
Médicaments oraux pour les cas généralisés ou résistants
Vous devez conseiller les patients concernant les protocoles de dosage appropriés et surveiller les réactions indésirables potentielles tout au long du traitement.
Bien que le traitement systémique élimine l’infection active, vous devrez établir des mesures prophylactiques après le traitement, car la colonisation fongique persiste sur les surfaces cutanées.
Cette approche globale—combinant l’intervention aiguë avec des stratégies préventives—optimise les résultats à long terme et minimise les taux de récidive dans votre population de patients.
Prévenir la récurrence par des soins de la peau et une hygiène appropriés
La gestion à long terme de la pityriasis versicolor nécessite une modification systématique des facteurs hôtes qui favorisent la prolifération de Malassezia sur les surfaces cutanées.
Vous devrez mettre en œuvre des pratiques d’hygiène rigoureuses : prenez une douche régulièrement en utilisant un savon doux pour contrôler la production de sébum, qui constitue la principale source de nutriments pour le champignon.
Appliquez des antifongiques topiques prophylactiques comme le kétoconazole ou le sulfure de sélénium par intermittence pour supprimer la colonisation.
Vos choix vestimentaires sont significatifs : optez pour des tissus amples et respirants qui minimisent l’accumulation d’humidité et réduisent le potentiel de prolifération fongique.
Vous devez retirer soigneusement les écrans solaires non occlusifs à la fin de la journée pour éviter l’accumulation de résidus riches en lipides.
Surveillez les médicaments qui compromettent la fonction immunitaire ou modifient l’équilibre hormonal, car ces changements physiologiques augmentent la susceptibilité aux récidives.
Ces interventions basées sur des preuves créent collectivement un environnement peu hospitalier pour Malassezia, réduisant considérablement les taux de rechute pour vos patients.
Gérer les changements de pigmentation de la peau après traitement
Bien que la thérapie antifongique réussie éradique la surcroissance de Malassezia, vous observerez une dyschromie persistante dans les zones touchées pendant des périodes prolongées—souvent de 6 à 12 mois ou parfois dépassant deux ans avant que la repigmentation complète ne se produise.
Cette phase de soins post-traitement nécessite une rassurance des patients, car les taches hypopigmentées ou hyperpigmentées ne signifient pas un échec thérapeutique mais reflètent une mélanogenèse perturbée. Les patients à peau plus foncée présentent généralement des taches plus claires, tandis que les individus à peau plus claire affichent des lésions plus sombres sur un teint environnant bronzé.
Pour une restauration cutanée optimale, mettez en œuvre des protocoles de photoprotection complets en utilisant un écran solaire à large spectre sur les zones touchées afin de minimiser d’autres altérations pigmentaires pendant la trajectoire de guérison.
Programmez des suivis dermatologiques systématiques pour évaluer les progrès de la repigmentation et traiter la dyschromie persistante par des interventions fondées sur des preuves. Vous aiderez les patients à comprendre que la production de mélanine se normalise progressivement, nécessitant de la patience et des mesures de photoprotection constantes tout au long de la période de récupération.
Distinction entre la Pityriasis Versicolor et d’autres affections cutanées similaires
Un diagnostic précis de la pityriasis versicolor nécessite une différenciation systématique par rapport à des dermatoses cliniquement similaires qui se présentent avec une pigmentation altérée de la peau ou un desquamation.
Vous rencontrerez des erreurs de diagnostic fréquentes avec le vitiligo, la dermatite séborrhéique, la pityriasis rosée et la syphilis secondaire, chacune nécessitant des approches diagnostiques et des protocoles de traitement distincts.
La reconnaissance visuelle des variations de couleur caractéristiques—allant de taches hypopigmentées blanches à des taches roses ou brun clair—combinée aux motifs de distribution sert de discriminateur clinique principal.
Erreurs de diagnostic et confusions courantes
Parce que la pityriasis versicolor partage des caractéristiques cliniques avec plusieurs affections dermatologiques, les erreurs de diagnostic se produisent fréquemment dans les soins primaires.
Vous rencontrerez des défis de mésdiagnostic lors de la différenciation avec le vitiligo, qui présente une dépigmentation complète sans desquamation. La dermatite séborrhéique peut sembler similaire, mais elle se caractérise par des lésions érythémateuses et prurigineuses plutôt que par une décoloration asymptomatique.
La pityriasis rocea peut confondre les évaluations initiales ; cependant, vous identifierez son patch héraut distinctif et son motif de distribution en forme d’arbre de Noël.
Améliorer la sensibilisation aux affections cutanées permet d’éviter de négliger le syphilis à un stade avancé, qui présente des manifestations cutanées variées avec une implication systémique.
Dans les zones intertrigineuses, les infections bactériennes peuvent sembler comparables, mais elles démontrent des signes inflammatoires—érythème, chaleur et drainage purulent—absents dans la pityriasis versicolor.
Vous fournirez des diagnostics précis en reconnaissant ces caractéristiques distinctives, garantissant que les patients reçoivent une thérapie antifongique appropriée plutôt que des traitements inefficaces.
Caractéristiques visuelles clés distinctives
L’identification visuelle nécessite un examen systématique des caractéristiques morphologiques qui distinguent de manière fiable la pityriasis versicolor des dermatoses mimétiques.
Vous observerez des caractéristiques visuelles clés, y compris des petites taches rondes se rejoignant en plaques plus grandes avec des variations de couleur allant du rose au fauve ou au blanc hypopigmenté.
Lors de l’identification des taches cutanées, notez le fin squameux révélé par le grattage, une caractéristique pathognomonique absente dans la dépigmentation complète du vitiligo. Les zones affectées ne bronzent pas après une exposition au soleil, devenant particulièrement visibles chez les patients à peau plus foncée pendant les mois d’été.
L’examen à la lumière de Wood fournit une confirmation diagnostique à travers des schémas de fluorescence caractéristiques.
Contrairement aux squames grasses de la dermatite séborrhéique ou à la présentation de la plaque héralde de la pityriasis roséa, vous reconnaîtrez la pityriasis versicolor grâce à sa pigmentation partielle conservée et à sa texture écailleuse distinctive, permettant un diagnostic différentiel précis pour des soins efficaces aux patients.

