Vous reconnaîtrez la bursite par une douleur et un gonflement localisés à des points anatomiques spécifiques : l’espace subacromial de l’épaule, la saillie olécranienne du coude, le grand trochanter de la hanche ou la région prépatellaire du genou. La zone affectée devient sensible au toucher, avec une mobilité restreinte qui s’aggrave lors du mouvement. Un soulagement immédiat provient du repos, de l’application de glace pendant 15 à 20 minutes plusieurs fois par jour, et des AINS pour réduire l’inflammation. Une fois que les symptômes aigus se sont atténués, des exercices de mobilité contrôlée restaurent la fonction. Comprendre les mécanismes sous-jacents et mettre en œuvre des protocoles de traitement complets garantit une récupération optimale et prévient les récidives.
Principales conclusions
- La bursite provoque une douleur localisée qui s’aggrave avec la pression ou le mouvement, un gonflement visible, une mobilité articulaire restreinte et de la chaleur dans les cas infectés.
- Les sites communs comprennent l’épaule, le coude, la hanche et le genou, où les bourses amortissent les articulations contre la friction et le traumatisme répétés.
- Le soulagement initial implique le repos, l’application de glace et des AINS pour réduire l’inflammation et la douleur pendant la phase aiguë.
- La thérapie physique avec des exercices d’étirement et de renforcement restaure la mobilité et prévient la récurrence après la diminution de l’inflammation.
- Les mesures préventives comprennent le renforcement musculaire, la modification de la posture, des exercices à faible impact et le traitement des conditions sous-jacentes comme l’arthrite ou la goutte.
Comprendre la bursite et ses emplacements courants
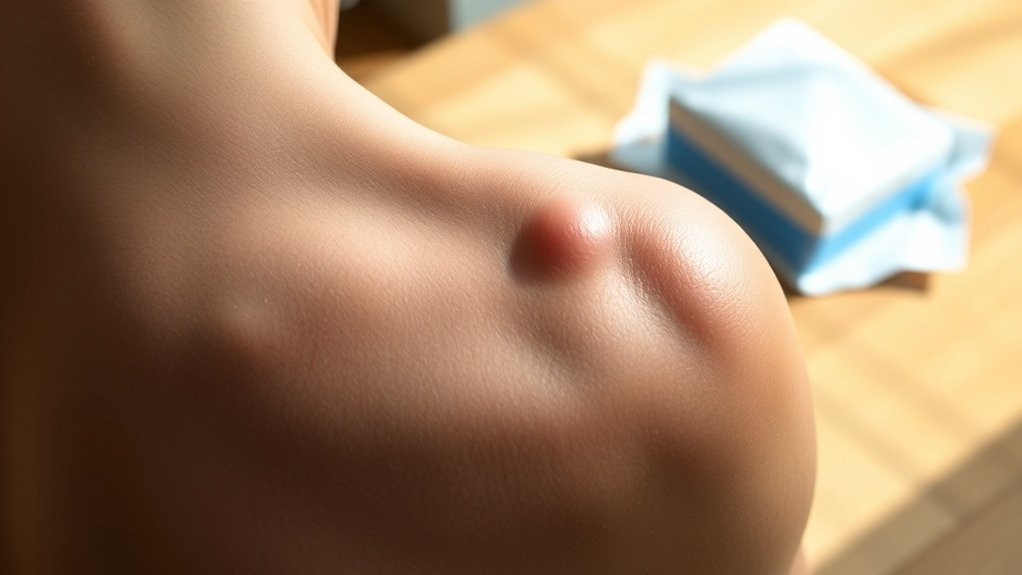
Les bourses fonctionnent comme des structures de rembourrage spécialisées, stratégiquement positionnées dans l’ensemble du système musculo-squelettique. Vous trouverez ces petites poches remplies de liquide réduisant la friction entre les os, les tendons et les muscles au niveau des articulations à fort mouvement.
Comprendre l’anatomie des bourses vous aide à reconnaître les zones vulnérables : l’espace subacromial dans les épaules, la saillie olécranienne au niveau des coudes, le grand trochanter des hanches et la région prépatellaire des genoux.
Lorsque vous évaluez les mécanismes d’inflammation, vous observerez comment les mouvements répétitifs, les traumatismes directs ou des conditions systémiques comme l’arthrite rhumatoïde déclenchent une irritation de la bourse.
La réponse inflammatoire du corps provoque une accumulation de liquide à l’intérieur de la bourse, entraînant des symptômes caractéristiques que vous devrez identifier : douleur localisée, gonflement visible, amplitude de mouvement restreinte, et dans les cas septiques, chaleur avec érythème.
Reconnaître ces emplacements anatomiques et ces processus pathologiques vous permet de fournir des interventions ciblées pour ceux qui éprouvent un inconfort lié à la bursite.
Causes principales et facteurs de risque de la bursite

La bursite se développe lorsque votre bourse—les sacs remplis de liquide qui amortissent vos articulations—devient enflammée par des mécanismes mécaniques ou pathologiques spécifiques.
Vous êtes le plus susceptible lorsque vous vous engagez dans des mouvements répétitifs qui créent des frictions entre les tendons et les bourses, en particulier dans les articulations de l’épaule, du coude, de la hanche et du genou où les structures anatomiques convergent.
Votre risque augmente considérablement si vous avez des conditions inflammatoires sous-jacentes comme l’arthrite rhumatoïde ou la goutte, qui déclenchent une inflammation systémique qui s’étend aux tissus bursa.
Mouvement répétitif et surutilisation
Lorsque les articulations subissent un stress répétitif à travers des tâches professionnelles ou des activités athlétiques, les bourses—sacs remplis de liquide qui amortissent les os, les tendons et les muscles—soutiennent des micro-traumatismes cumulés qui déclenchent des cascades inflammatoires.
Vous observerez ce phénomène le plus fréquemment chez les peintres, les plombiers et les athlètes effectuant des mouvements constants au-dessus de la tête. Le stress mécanique résultant de la contrainte répétée dépasse la capacité de protection des bourses, initiant des médiateurs inflammatoires qui causent douleur et enflure.
L’alignement postural de vos patients influence directement les schémas de charge des bourses. Une mauvaise position pendant les activités de travail concentre la pression sur des bourses spécifiques, affectant particulièrement les régions de l’épaule et de la hanche.
Lorsque vous évaluez des patients présentant des conditions inflammatoires existantes comme l’arthrite rhumatoïde ou la goutte, reconnaissez leur vulnérabilité accrue aux blessures par surutilisation.
La mise en œuvre d’ajustements ergonomiques dans les milieux professionnels sert de prévention primaire, réduisant le stress cumulatif qui précipite le développement de la bursite.
Conditions médicales sous-jacentes
Au-delà des facteurs mécaniques, les troubles inflammatoires systémiques altèrent fondamentalement l’homéostasie tissulaire des bourses par des mécanismes pathophysiologiques distincts.
Vous rencontrerez des bursites secondaires à l’arthrite rhumatoïde, où l’inflammation synoviale médiée par des auto-anticorps s’étend aux sacs bursa adjacents. La gestion de la goutte devient critique lorsque des cristaux d’urates monosodiques se déposent dans les bourses, déclenchant des réponses inflammatoires aiguës. La pseudogoutte précipite également une bursite induite par des cristaux de pyrophosphate de calcium.
Vos patients diabétiques font face à un risque accru d’infection, car l’hyperglycémie compromet la fonction immunitaire et facilite la colonisation par Staphylococcus aureus dans les espaces bursa.
Un traumatisme articulaire antérieur crée des vulnérabilités structurelles—la formation de tissu cicatriciel et les biomécaniques altérées perpétuent une irritation chronique. Les changements dégénératifs liés à l’âge diminuent la viscosité et le volume du liquide synovial, réduisant ainsi la capacité de protection de la bourse.
Comprendre ces pathologies sous-jacentes vous permet de mettre en œuvre des interventions ciblées, s’attaquant aux causes profondes plutôt qu’aux manifestations symptomatiques seules.
Reconnaître les symptômes clés de la bursite
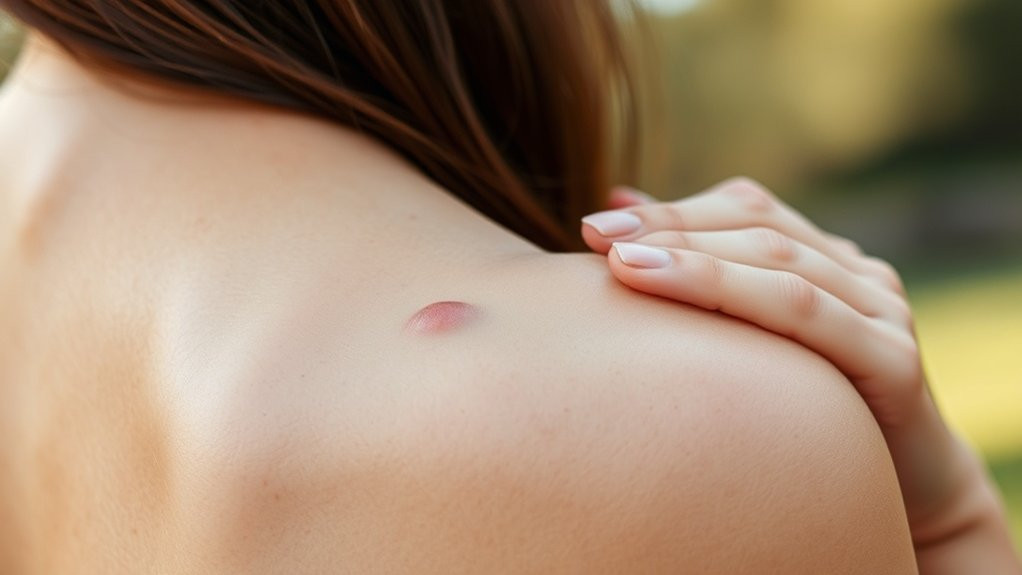
Vous éprouverez généralement une douleur aiguë et localisée au niveau de la bourse affectée, qui s’intensifie lorsque vous appliquez une pression directe ou déplacez l’articulation dans son amplitude de mouvement.
L’inflammation provoque un gonflement visible et un épaississement des tissus au-dessus de la bourse, que vous pouvez souvent palper comme un sac distinct rempli de liquide sous la peau.
La mobilité de votre articulation devient progressivement restreinte à mesure que la bourse enflée comprime les structures environnantes, créant des modèles de mouvement compensatoires et une raideur qui s’aggravent sans intervention.
Douleur et gonflement localisés
À mesure que la bursite se développe, vous ressentirez une douleur aiguë et localisée concentrée directement sur la bourse enflammée—un petit sac rempli de liquide situé entre les os et les tissus mous. Cette douleur s’intensifie avec le mouvement ou la pression directe, limitant considérablement la capacité fonctionnelle de votre patient.
Vous observerez un gonflement visible autour de l’articulation affectée, souvent accompagné d’érythème et d’une augmentation de la température locale—particulièrement dans les cas infectieux nécessitant une intervention immédiate.
L’inflammation restreint la mobilité articulaire, entraînant des mouvements compensatoires dans les groupes musculaires adjacents. Pour une gestion efficace de la douleur, vous devrez évaluer la gravité des symptômes et le schéma d’apparition.
Les présentations aiguës se développent rapidement avec un inconfort intense, tandis que les conditions chroniques se manifestent par des épisodes récurrents. La réduction du gonflement devient primordiale grâce à un diagnostic approprié et à des protocoles de traitement ciblés, surtout lorsque des symptômes systémiques comme la fièvre indiquent une bursite infectieuse nécessitant des soins urgents.
Restriction de mouvement et raideur
Lorsque la bursite progresse au-delà de l’inflammation initiale, une amplitude de mouvement restreinte devient le principal handicap fonctionnel affectant les activités quotidiennes de votre patient.
Vous observerez une raideur prononcée après des périodes d’inactivité, particulièrement évidente dans les cas de l’épaule et de la hanche où l’initiation du mouvement s’avère difficile. La bourse enflammée crée une douleur localisée lors de l’articulation, limitant directement la mobilité et compromettant la fonction articulaire.
Votre évaluation doit différencier les présentations aiguës des présentations chroniques, car la bursite persistante développe une raideur soutenue nécessitant des protocoles de réhabilitation complets. Des stratégies efficaces de gestion de la douleur permettent une progression thérapeutique, tandis que des ajustements d’exercice tiennent compte des limitations individuelles sans exacerber l’inflammation.
Les restrictions spécifiques à la localisation exigent des interventions ciblées : la bursite de l’épaule entrave les activités au-dessus de la tête, tandis que l’implication de la hanche compromet les mouvements porteurs de poids.
Votre approche de traitement doit aborder à la fois le soulagement des symptômes et la restauration fonctionnelle, en mettant en œuvre une amélioration progressive de la mobilité tout en respectant les paramètres de guérison des tissus et en prévenant les schémas de mouvement compensatoires.
Différents types de bursite par zone affectée
La bursite se manifeste sous des formes distinctes selon le bourse anatomique qui devient enflammée, chaque emplacement présentant des symptômes caractéristiques liés à sa fonction mécanique spécifique.
La bursite de l’épaule se développe à partir de mouvements répétitifs au-dessus de la tête, provoquant une douleur et une restriction de mouvement dans l’espace subacromial.
La bursite du coude résulte d’une pression soutenue sur l’olécrâne, produisant un gonflement visible, des rougeurs et une sensibilité à l’extrémité du coude.
La bursite de la hanche affecte la bourse du grand trochanter par strain ou déséquilibres musculaires, générant une douleur latérale à la hanche lors du mouvement.
La bursite du genou implique généralement la bourse prépatellaire suite à un traumatisme ou une position accroupie prolongée, se manifestant par un gonflement antérieur du genou.
La bursite du pied, y compris l’inflammation rétrocalcanéenne au niveau du talon, émerge d’un stress répétitif ou d’un désalignement biomécanique.
Comprendre ces présentations distinctes vous permet de reconnaître la bursite tôt et de guider les interventions de traitement appropriées pour ceux qui éprouvent des douleurs musculo-squelettiques.
Méthodes de diagnostic et examen médical
Un diagnostic précis de la bursite nécessite une approche clinique systématique qui combine les constats de l’examen physique avec des études d’imagerie ciblées.
Vous évaluerez les patients pour tenderesse localisée et douleur lors des mouvements afin d’identifier la bourse enflammée. En cas de gonflement, vous collecterez des échantillons de liquide bursal pour exclure une infection ou une maladie cristalline.
Les techniques de diagnostic comprennent les radiographies pour évaluer la pathologie osseuse sous-jacente ou l’arthrite lorsque les symptômes persistent. Pour l’implication des bourses profondes, vous utiliserez des études d’imagerie par IRM ou échographie pour visualiser des structures non apparentes sur des radiographies simples.
Votre évaluation doit prendre en compte des conditions coexistantes telles que l’arthrite rhumatoïde ou un traumatisme antérieur qui prédispose les patients à la bursite. Cette évaluation complète garantit un diagnostic précis et guide les stratégies de traitement appropriées pour des résultats optimaux pour les patients.
Approches initiales de traitement pour la bursite aiguë
Après avoir confirmé bursite aiguë par un examen clinique, vous mettrez en œuvre un protocole de traitement structuré qui priorise la réduction de l’inflammation et la protection des tissus.
Les stratégies de repos forment la base – conseillez aux patients d’immobiliser l’articulation affectée, empêchant ainsi l’irritation mécanique de la bourse enflammée.
Les protocoles d’application de glace impliquent des sessions de 15 à 20 minutes plusieurs fois par jour, facilitant la vasoconstriction et réduisant les médiateurs inflammatoires.
Vous recommanderez des AINS pour inhiber la synthèse des prostaglandines, abordant à la fois la douleur et l’inflammation de manière systémique.
Après la phase aiguë, introduisez des interventions de physiothérapie qui mettent l’accent sur la restauration de la mobilité contrôlée par le biais d’exercices d’étirement et de renforcement progressifs.
Pour les cas réfractaires présentant des symptômes sévères, envisagez des injections de corticostéroïdes, qui délivrent des effets anti-inflammatoires puissants directement dans l’espace bursal, offrant un soulagement symptomatique rapide tout en soutenant la récupération fonctionnelle de vos patients.
Thérapies physiques et techniques de réhabilitation
À mesure que l’inflammation diminue durant la phase subaiguë, vous allez transitionner votre patient vers un protocole de physiothérapie progressive qui aborde systématiquement la mécanique articulaire et les déséquilibres musculaires.
Commencez par des techniques de thérapie manuelle—y compris la mobilisation des tissus mous et la manipulation spécifique des articulations—pour restaurer une amplitude de mouvement optimale tout en réduisant les restrictions périarticulaires.
Mettez en œuvre une progression d’exercices structurée qui met d’abord l’accent sur le renforcement isométrique, en avançant vers le chargement concentrique et excentrique à mesure que la tolérance s’améliore.
Vous intégrerez des modalités thérapeutiques telles que l’ultrason et la stimulation électrique pour accélérer la guérison des tissus et gérer l’inflammation résiduelle.
Éduquez les patients sur les corrections biomécaniques et les modifications posturales spécifiques à leurs activités quotidiennes, afin de prévenir l’irritation bursal récurrente.
Surveillez les améliorations fonctionnelles à l’aide de mesures objectives, en ajustant les paramètres de traitement en conséquence.
Cette approche de réhabilitation systématique garantit une récupération complète tout en minimisant le risque de réinjury grâce à une réintroduction progressive de l’activité.
Interventions médicales et options de corticostéroïdes
Lorsque la prise en charge conservatrice ne parvient pas à résoudre l’inflammation du bursa dans un délai de 6 à 8 semaines, il faudra envisager des stratégies pharmacologiques et interventionnelles qui ciblent plus agressivement la cascade pathophysiologique.
Les AINS restent les agents pharmaceutiques de première intention, inhibant les voies de la cyclooxygénase pour atténuer les médiateurs inflammatoires et fournir un soulagement analgésique.
Lorsque ceux-ci s’avèrent insuffisants, les injections de corticostéroïdes administrées sous guidage par ultrasons directement dans le bursa enflammé offrent des effets anti-inflammatoires puissants, supprimant rapidement la libération de cytokines et réduisant la prolifération synoviale.
Pour la bursite septique, il est nécessaire de réaliser une aspiration avec un traitement antibiotique dirigé par culture.
Les cas chroniques et réfractaires peuvent nécessiter des interventions chirurgicales, spécifiquement une bursectomie—excision complète du sac bursal pathologique.
Tout au long du traitement, maintenez des évaluations de suivi régulières pour évaluer la réponse thérapeutique, ajuster les protocoles en conséquence et optimiser les résultats fonctionnels pour un retour réussi de vos patients aux activités.
Mesures préventives pour éviter la récurrence
Après avoir récupéré de la bursite, vous devrez mettre en œuvre des stratégies ciblées qui s’attaquent aux facteurs biomécaniques sous-jacents contribuant à l’inflammation de la bourse.
Renforcer les muscles entourant votre articulation affectée par le biais d’un entraînement en résistance progressive améliore la stabilité articulaire et redistribue les forces de charge, réduisant ainsi le stress répétitif sur la bourse.
Simultanément, vous devez modifier vos schémas de mouvement et votre posture pendant les activités professionnelles et récréatives, car un bon alignement articulaire empêche les frictions excessives entre les tendons et la bourse lors des mouvements répétitifs.
Renforcer les muscles et la mobilité
Une fois que les symptômes de bursite aiguë diminuent, il devient essentiel de mettre en place un programme de renforcement structuré pour prévenir les récidives.
Vous devrez vous concentrer sur le renforcement musculaire de la musculature environnante afin d’optimiser la mécanique articulaire et de répartir la charge de manière plus efficace. Les exercices ciblés doivent aborder des déséquilibres musculaires spécifiques qui ont contribué à l’inflammation initiale.
Intégrez des exercices de mobilité dans vos routines quotidiennes pour maintenir un éventail de mouvements optimal et la fonction articulaire. Cela prévient les schémas de mouvement compensatoires qui augmentent le risque de surutilisation. Réintroduisez progressivement un stress contrôlé sur la zone affectée, favorisant la résilience des tissus et la capacité d’adaptation.
Équilibrez votre programme avec à la fois l’entraînement en résistance et des activités à faible impact pour assurer un soutien musculaire complet.
Évaluez et modifiez continuellement l’alignement postural lors des activités fonctionnelles, car une biomécanique appropriée réduit considérablement la contrainte répétitive sur les structures bursa et les tissus environnants.
Modifier les activités et la posture
Au-delà du renforcement des protocoles, vous obtiendrez un soulagement durable en modifiant systématiquement les facteurs de stress biomécaniques qui ont précipité votre condition.
Des ajustements ergonomiques à votre espace de travail—y compris des chaises, des bureaux et des équipements correctement positionnés—réduisent directement la compression articulaire sur les bourses vulnérables. Vous devrez mettre en place des pauses de mouvement programmées pendant les tâches répétitives, afin de prévenir le microtraumatisme cumulatif des structures périarticulaires.
Les améliorations de posture nécessitent une attention consciente : maintenez la rétraction scapulaire et l’alignement spinal neutre, en veillant à ce que vos épaules restent positionnées à l’arrière par rapport à vos hanches. Cette position répartit les charges mécaniques de manière appropriée sur les surfaces articulaires plutôt que de concentrer le stress sur des bourses individuelles.
L’alternance d’utilisation des membres tout au long des activités quotidiennes prévient les schémas de charge asymétriques qui créent des déséquilibres musculaires.
Complétez ces modifications par des exercices à faible impact et préservant les articulations qui renforcent la force musculaire périarticulaire et le contrôle proprioceptif, établissant des biomécanismes de protection qui préviennent les épisodes inflammatoires récurrents.
Gestion de la bursite chronique et des soins à long terme
Lorsque la bursite passe d’un épisode aigu à une condition chronique, la bourse synoviale subit des changements pathologiques qui nécessitent une stratégie de gestion à long terme complète.
Vous devrez mettre en œuvre des protocoles de gestion chronique qui traitent les murs de bourse épaissis et l’inflammation récurrente grâce à des séances de physiothérapie constantes ciblant la fonction articulaire et la flexibilité.
Identifiez et modifiez les facteurs contributifs — mouvements répétitifs, mauvaise posture ou inefficacités biomécaniques — tout en incorporant un entraînement en force pour la musculature environnante.
Encouragez les patients à s’engager dans des activités à faible impact comme la natation ou le cyclisme pour maintenir la mobilité sans aggraver les symptômes.
Des consultations régulières avec un professionnel de santé garantissent des ajustements de traitement appropriés, y compris des AINS ou des injections de corticostéroïdes lorsque cela est indiqué.
Les modifications essentielles du mode de vie impliquent des ajustements ergonomiques au travail qui réduisent la contrainte articulaire.
Cette approche multifacette prévient les futures poussées tout en optimisant les résultats fonctionnels pour ceux que vous servez.

