La maladie de Haglund, affection souvent méconnue, affecte une partie essentielle du pied, le talon. Cette pathologie se manifeste par une formation osseuse anormale au niveau du calcanéum, l’os du talon, provoquant une série de symptômes douloureux et gênants. Cette exostose spécifique peut entraîner une inflammation du tendon d’Achille, un tendon crucial pour la mobilité, provoquant des douleurs au talon qui compromettent la qualité de vie. Alors que les causes sont multiples, souvent liées à des modifications anatomiques ou des contraintes mécaniques, les traitements varient en fonction de la sévérité, allant des mesures conservatrices à la chirurgie. L’intégralité des symptômes, des facteurs déclenchants et des options thérapeutiques seront détaillés ici, permettant une compréhension globale et pragmatique de cette maladie.
En bref, la maladie de Haglund se caractérise par une exostose douloureuse à l’arrière du talon, occasionnant inflammation et douleur du tendon d’Achille. Elle survient souvent entre 20 et 30 ans, est favorisée par certaines morphologies de pied et types de chaussures. Le traitement initial repose sur des adaptations orthopédiques et médicamenteuses, la chirurgie étant réservée aux cas résistants. Comprendre ses symptômes et causes permet d’agir efficacement et prévenir les complications chroniques.
Maladie de Haglund : comprendre les causes à la base de cette exostose douloureuse
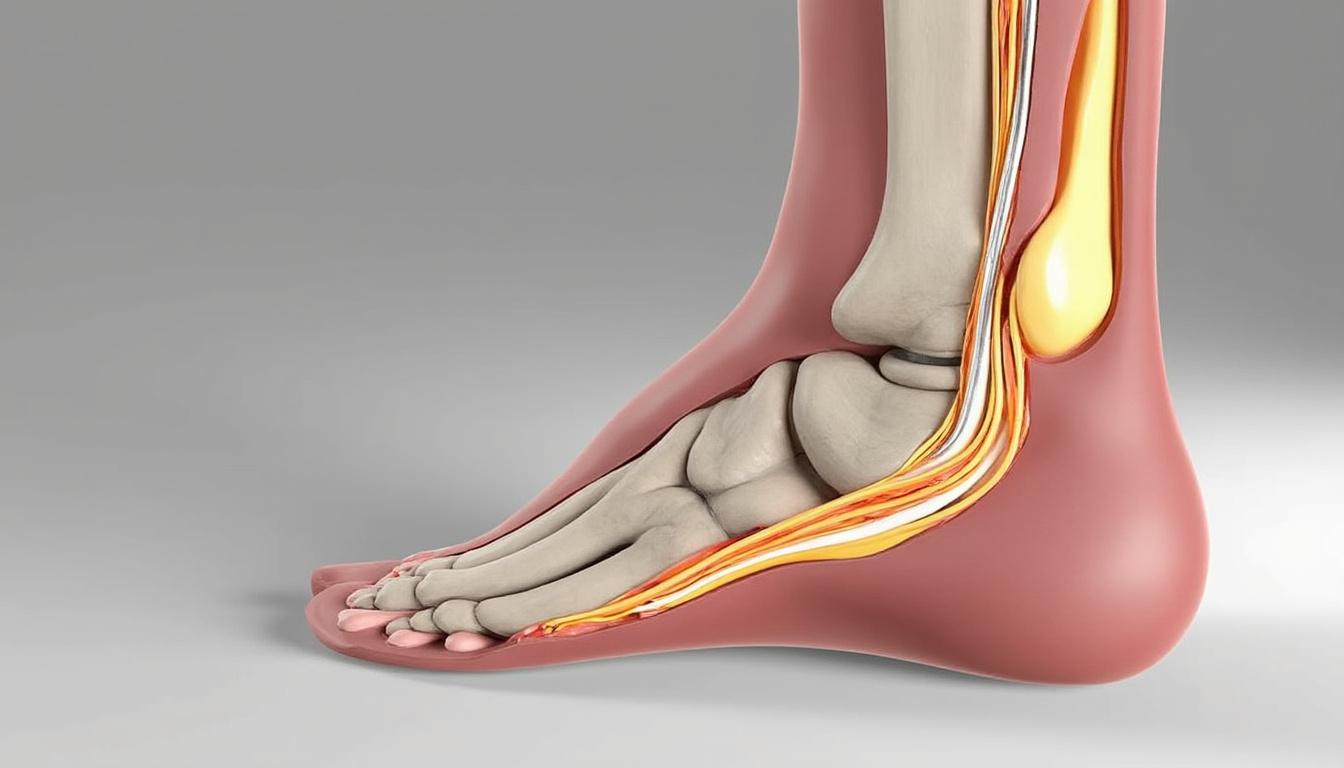
La maladie de Haglund, également appelée exostose postérieure du calcanéum, trouve son origine dans une malformation osseuse caractérisée par une proéminence du talon, dirigée vers le haut et l’arrière du pied. Cette excroissance anormale vient provoquer un conflit mécanique entre le calcanéum et le tendon d’Achille. Ce dernier, crucial pour la propulsion du pied, va ainsi subir une irritation répétée qui entraîne inflammation, douleur, et parfois même des lésions tendineuses. Cette interaction douloureuse est à la base de la symptomatologie complexe de la maladie.
Plus précisément, la cause première est l’apparition d’un « bec » osseux sur la face postéro-supérieure du calcanéum. Autour de cette zone se trouve une bourse séreuse, un petit coussinet destiné à faciliter le glissement du tendon d’Achille. Dans la maladie de Haglund, cette bourse s’irrite et s’enflamme — on parle de bursite rétroachilléenne. Cette inflammation augmente la douleur et l’inconfort au talon, surtout durant l’appui et la marche.
Facteurs mécaniques et morphologiques jouent un rôle déterminant. Par exemple, les personnes ayant un pied creux ou un calcanéum long sont plus à risque, car cette morphologie favorise un contact anormal avec les chaussures. De même, le port fréquent de chaussures à contrefort rigide, telles que les chaussures de sécurité ou certains modèles mal adaptés au talon, exerce une pression accrue sur l’os saillant, amplifiant le conflit mécanique.
Les modifications du chaussage sont souvent identifiées comme un déclencheur. Ainsi, le changement de marque ou de modèle peut rapidement provoquer l’apparition de douleurs. L’inflammation initiale, si elle est entretenue par des microtraumatismes répétitifs, peut évoluer vers des troubles plus sérieux du tendon d’Achille, incluant la tendinopathie d’insertion et la para-tendinopathie. Ces affections sont caractérisées par une inflammation persistante et un épaississement du tendon, avec un risque accru de déchirure.
Enfin, la maladie de Haglund n’est pas toujours unilatérale ; elle se manifeste fréquemment de façon bilatérale. Ce constat souligne que ces causes combinent à la fois des facteurs anatomiques intrinsèques et des facteurs environnementaux, principalement liés aux contraintes mécaniques externes imposées par les chaussures ou la pratique sportive. Pour approfondir ces origines, il est utile de consulter des spécialistes en orthopédie qui sauront recommander un diagnostic précis et des conseils personnalisés. Pour plus d’informations approfondies sur ces facteurs, consulter ce guide spécialisé en chirurgie du pied permet d’en savoir davantage sur les implications.
Symptômes de la maladie de Haglund : quand la douleur au talon devient handicapante
La maladie de Haglund se manifeste principalement par une douleur au talon qui s’installe progressivement. Cette douleur est mécanique, c’est-à-dire qu’elle est liée à la sollicitation du pied, aggravée par la marche, la course ou même le port de chaussures. L’un des premiers signes est souvent la présence d’une bosse ressentie à l’arrière du talon, à l’emplacement de l’exostose osseuse. Cette saillie est souvent douloureuse au toucher et peut s’accompagner d’une rougeur ou d’un gonflement de la peau environnante.
Deux types d’inflammations de bourses sont observées dans la maladie : la bursite pré-achiélléenne et la bursite rétro-achiélléenne. La première se situe entre le tendon d’Achille et le calcanéum, provoquant une inflammation profonde qui irrite directement le tendon. La bursite rétro-achiélléenne, plus superficielle, se trouve entre l’os saillant et la peau, souvent responsable d’une tuméfaction visible, parfois avec des modifications cutanées comme une coloration violacée.
Ce tableau symptomatique peut être aggravé par une tendinopathie associée, caractérisée par un épaississement du tendon d’Achille qui devient moins souple et davantage fragilisé. Le patient remarque souvent une raideur matinale du tendon et des difficultés à la flexion du pied. Cette douleur se traduit aussi par une baisse de la performance sportive, une gêne au chaussage et, parfois, une limitation des activités quotidiennes.
Chez certains patients, la douleur peut devenir si intense qu’elle impose un arrêt complet des sports à impact ou de la marche prolongée. Ce constat est une alerte importante car il montre que la maladie progresse en l’absence de prise en charge adaptée. Son évolution naturelle peut causer des lésions tendineuses irréversibles si les traitements ne sont pas instaurés à temps.
Un tableau comparatif des symptômes majeurs rencontrés lors de la maladie de Haglund permet de mieux cerner ses manifestations :
| Symptôme | Description | Conséquences sur la vie quotidienne |
|---|---|---|
| Douleur au talon | Douleur mécanique lors de l’appui, surtout en fin de journée | Limitation de la marche et des activités sportives |
| Bosse à l’arrière du talon | Exostose osseuse palpée sous la peau | Inconfort dans les chaussures, surtout à contrefort rigide |
| Bursite | Inflammation des bourses pré ou rétro-achilléennes, avec gonflement et rougeur | Douleur persistante, parfois œdème local |
| Tendinopathie du tendon d’Achille | Épaississement et rigidité du tendon avec douleur à la flexion | Raideur matinale, fatigabilité accrue, risque de rupture |
Dans ce contexte, reconnaître rapidement ces symptômes permet d’agir avant que la douleur ne devienne un véritable handicap. Plusieurs spécialistes en pathologie du pied et orthopédie insistent sur l’importance du diagnostic précoce pour éviter une dégradation du tendon d’Achille. Ces informations sont essentielles pour orienter les patients vers les soins adaptés.
Traitements non chirurgicaux de la maladie de Haglund : gestion de la douleur et prévention
À la phase initiale de la maladie de Haglund, les stratégies thérapeutiques visent principalement à diminuer l’inflammation et à réduire la douleur. Cette approche fonctionnelle repose en premier lieu sur la correction du chaussage. Il est essentiel d’adopter des chaussures adaptées, offrant suffisamment d’espace au talon et évitant les contreforts rigides qui exacerbent le conflit. Le choix de chaussures plus larges ou avec un matériau souple à l’arrière permet de diminuer la pression locale. Il est recommandé d’acheter ses chaussures en fin de journée, lorsque les pieds sont légèrement gonflés, afin d’éviter toute compression excessive.
Par ailleurs, les traitements médicaux incluent la prise d’antalgiques et d’anti-inflammatoires non stéroïdiens pour contrôler la douleur et l’inflammation. Le recours régulier au glaçage peut également soulager les zones enflammées. Malgré les solutions médicamenteuses, les infiltrations de cortisone sont à éviter rigoureusement, car elles fragilisent la structure du tendon d’Achille, augmentant le risque de rupture, un danger majeur évoqué par de nombreux chirurgiens ortho spécialisés.
Des orthèses plantaires peuvent être prescrites afin de réajuster l’appui du pied dans la chaussure et de diminuer la pression sur le talon. Ces supports personnalisés contribuent à rééquilibrer la mécanique du pied en limitant le conflit os-tendon.
La rééducation joue un rôle majeur dans le traitement conservateur. Elle vise principalement à étirer les chaînes musculaires postérieures, notamment les gastrocnémiens, afin de réduire la tension sur le tendon d’Achille. Les exercices de contraction excentrique du triceps sural ont démontré leur efficacité en stimulant la réparation tendineuse et en améliorant la souplesse. Des techniques spécifiques comme la méthode de Stanish peuvent être prescrites par des kinésithérapeutes expérimentés ou des séances de rééducation avec une approche globale des muscles postérieurs, appelée méthode Mézières, parfois recommandée.
Il est important de noter que le respect du traitement est déterminant pour limiter l’évolution vers une intervention chirurgicale. Pour approfondir ces pratiques non invasives et savoir comment gérer la maladie durablement, les patients trouveront des ressources détaillées sur des sites spécialisés comme ce guide complet sur la maladie de Haglund.
Les interventions chirurgicales pour traiter la maladie de Haglund : quand opérer devient nécessaire
Lorsque les traitements conservateurs s’avèrent insuffisants face à une douleur persistante et invalidante, la chirurgie peut être envisagée. L’objectif principal est de supprimer le conflit osseux responsable de la douleur en enlevant ou en remodelant l’exostose du calcanéum. La nature exacte de l’intervention dépendra de la morphologie du pied, de l’importance de la lésion sur le tendon d’Achille, et de la présence éventuelle de calcifications ou de bursites associées.
Plusieurs techniques chirurgicales sont actuellement utilisées. La calcanéoplastie, souvent réalisée sous arthroscopie, consiste à réséquer le processus postéro-latéral du calcanéus et à retirer la bourse inflammée. Cette méthode mini-invasive limite les cicatrices et permet une récupération plus rapide. Dans certains cas, une désinsertion partielle du tendon d’Achille est nécessaire pour retirer les calcifications ou réparer les lésions. Cette procédure, appelée désinsertion-réinsertion, est suivie d’une calcanéoplastie pour réduire la protrusion osseuse.
Pour les patients présentant un pied creux ou un calcanéum excessivement long, l’ostéotomie calcanéenne de Zadek est une option. Cette technique d’ostéotomie de fermeture dorsale modifie la position du calcanéus afin de réduire le conflit os-tendon et soulager l’insertion du tendon d’Achille. Elle nécessite une période d’immobilisation plus longue et une rééducation adaptée pour assurer une bonne consolidation osseuse.
Le temps de convalescence varie selon la nature de l’opération. Par exemple, après une calcanéoplastie arthroscopique, la marche est rapidement reprise avec appui partiel sous couvert de deux cannes pendant deux semaines. En revanche, après une désinsertion-réinsertion, une immobilisation prolongée en plâtre est obligatoire pendant environ trois semaines, suivie d’une botte de marche. La rééducation post-opératoire, centrée sur la souplesse et la force musculaire, débute généralement autour d’un mois et demi postopératoire.
Une bonne collaboration entre le patient et le chirurgien orthopédique est essentielle pour assurer le succès de l’intervention. La qualité de la prise en charge chirurgicale est capitale, tout comme le respect strict des consignes postopératoires. Pour en savoir plus sur les différentes options chirurgicales et leur déroulement, vous pouvez consulter des sources fiables comme le site d’un chirurgien spécialisé en pied et cheville.
Prévention et conseils pratiques pour limiter l’impact de la maladie de Haglund au quotidien
Si la prédilection de la maladie de Haglund pour certains profils morphologiques ne peut être modifiée, plusieurs mesures préventives sont à adopter afin de limiter la douleur et prévenir l’aggravation. L’attention portée au choix des chaussures est essentielle. Il convient de privilégier des paires souples, avec un bon amorti, un contrefort souple et une largeur suffisante au talon pour éviter toute compression inutile. L’achat de chaussures en fin de journée, lorsque le pied est le plus volumineux, aide à garantir un bon ajustement.
La pratique régulière d’étirements ciblés des muscles gastrocnémiens et du tendon d’Achille aide à maintenir leur élasticité et réduit la tension sur l’insertion du tendon. Ces exercices peuvent être réalisés quotidiennement à domicile et complétés par des séances de kinésithérapie lorsque nécessaire.
Pour les sportifs, l’adaptation du matériel et des habitudes de pratique sportive est fondamental afin d’éviter l’aggravation. Par exemple, varier les types d’appuis, éviter les terrains trop durs et bien s’échauffer avant l’effort peut considérablement diminuer les risques. Les semelles orthopédiques réalisées sur mesure peuvent également répartir les pressions et fortement soulager la zone douloureuse.
En présence des premiers symptômes, il est conseillé de consulter rapidement un spécialiste en orthopédie ou un podologue compétent. Une prise en charge rapide permet d’éviter l’évolution vers une chronicité douloureuse et d’améliorer la qualité de vie. Par ailleurs, ne jamais ignorer une douleur persistante ni essayer de “faire” des chaussures rigides, car cette stratégie aggrave fréquemment la maladie.
- Privilégier des chaussures souples avec un bon amorti
- Acheter ses chaussures en fin de journée
- Éviter les contreforts rigides et les chaussures mal ajustées
- Effectuer des étirements réguliers des muscles postérieurs du mollet
- Consulter un professionnel dès l’apparition des douleurs
- Utiliser des semelles orthopédiques adaptées pour redistribuer la pression
Ces recommandations pratiques sont au cœur de la prévention et permettent de maîtriser efficacement cette pathologie complexe. Il est important de rester vigilant sur le talon et sa santé, car le tendon d’Achille est un élément moteur central du pied. Une prise en charge adaptée et précoce est la garantie d’un bon équilibre entre activité et confort, aujourd’hui comme demain.
Quelles sont les principales causes de la maladie de Haglund ?
La maladie de Haglund est principalement causée par une exostose, une excroissance osseuse au niveau du calcanéum, combinée à des facteurs mécaniques comme le port de chaussures rigides, un pied creux ou une morphologie particulière. Ces éléments provoquent un conflit avec le tendon d’Achille, entraînant inflammation et douleur au talon.
Quels sont les symptômes typiques de la maladie de Haglund ?
Les symptômes incluent une douleur mécanique au talon, souvent aggravée par la marche ou la course, une bosse douloureuse à l’arrière du pied, des inflammations locales comme la bursite pré ou rétro achilléenne, et parfois une tendinopathie du tendon d’Achille qui entraîne raideur et gêne fonctionnelle.
Quel traitement est recommandé en première intention ?
Initialement, le traitement de la maladie de Haglund repose sur des mesures conservatrices : adaptation du chaussage, anti-inflammatoires, orthèses plantaires, rééducation visant à étirer les muscles du mollet et améliorer la souplesse du tendon d’Achille, ainsi que le glaçage pour réduire l’inflammation.
Quand faut-il envisager une intervention chirurgicale ?
La chirurgie est indiquée lorsque les douleurs persistent malgré un traitement médical bien conduit, surtout en cas de conflit important avec le calcanéum ou de lésions tendineuses. Les interventions possibles incluent la calcanéoplastie, la désinsertion-réinsertion du tendon ou l’ostéotomie calcanéenne.
Peut-on prévenir la maladie de Haglund ?
La prévention passe par le choix de chaussures adaptées, le maintien d’une bonne flexibilité musculaire par des étirements réguliers, l’évitement des contraintes mécaniques répétées et la consultation rapide dès l’apparition de douleurs au talon. La prévention aide à limiter l’apparition et l’aggravation de la maladie.

