Votre thyroïde développe un goitre principalement en raison d’une carence en iode ou de conditions auto-immunes comme la thyroïdite de Hashimoto et la maladie de Graves, qui déclenchent un élargissement compensatoire de la glande. Vous aurez besoin de tests diagnostiques complets, y compris des niveaux de TSH, de T4 libre et de T3 pour évaluer la fonction hormonale, ainsi que des anticorps anti-thyroïdiens pour identifier les étiologies auto-immunes. L’ultrasonographie haute résolution fournit une évaluation structurelle, tandis que l’examen clinique détecte les symptômes compressifs nécessitant une intervention urgente. Ces modalités diagnostiques agissent de manière synergique pour déterminer votre pathophysiologie spécifique et guider des stratégies thérapeutiques optimales adaptées au mécanisme sous-jacent de votre condition.
Principaux enseignements
- La carence en iode et les maladies auto-immunes comme la maladie de Graves et la thyroïdite de Hashimoto sont des causes principales du développement du goitre.
- Les femmes enceintes ont besoin d’un apport accru en iode (200-250 microgrammes par jour) et restent vulnérables à l’élargissement thyroïdien lié à la carence.
- L’examen physique implique l’inspection du gonflement du cou et la palpation à la recherche de nodules, de changements de texture et de symptômes compressifs nécessitant une intervention.
- Les tests sanguins mesurent la TSH, la T4 libre, la T3 et les anticorps anti-thyroïdiens pour identifier les déséquilibres hormonaux et les étiologies auto-immunes.
- L’échographie haute résolution caractérise la structure de la thyroïde et des nodules, tandis que la scintigraphie évalue la capacité fonctionnelle à travers les modèles d’absorption du traceur radioactif.
Comprendre les causes principales du goitre thyroïdien
Bien que la carence en iode reste le principal facteur étiologique du goitre thyroïdien dans le monde, sa prévalence dans des pays développés comme la France a considérablement diminué grâce aux programmes d’iode dans le sel obligatoires mis en place au milieu du 20e siècle.
Cependant, vous rencontrerez toujours des populations vulnérables—en particulier les femmes enceintes—qui présentent des états d’insuffisance en iode.
Lors de l’évaluation des patients, vous devez reconnaître que les maladies auto-immunes, en particulier la maladie de Basedow et la thyroïdite de Hashimoto, perturbent la fonction thyroïdienne par des mécanismes immunologiques, déclenchant une hypertrophie glandulaire.
De plus, vous devrez évaluer les contributeurs pharmaceutiques : l’amiodarone et le lithium interfèrent directement avec la synthèse des hormones thyroïdiennes.
Les symptômes du goitre se manifestent souvent lors de transitions physiologiques—puberté, grossesse, ménopause—lorsque l’augmentation de la stimulation par l’hormone thyroïdienne se produit.
Comprendre ces causes multifactorielle vous permet de fournir des soins complets aux patients et de mettre en œuvre des protocoles diagnostiques appropriés.
Carence en iode et conditions auto-immunes comme déclencheurs de goitre
Bien que la déficience en iode ne domine plus le paysage étiologique en France, vous constaterez qu’elle persiste en tant que déterminant critique du développement du goitre dans des cohortes démographiques spécifiques, en particulier chez les patientes gravidaires nécessitant 200 à 250 microgrammes par jour contre l’allocation standard de 100 à 150 microgrammes pour les adultes.
La supplémentation en iode devient impérative lorsque vous abordez ce déficit nutritionnel, car l’élargissement de la thyroïde représente une hyperplasie compensatoire due à une synthèse hormonale inadéquate.
Au-delà de l’insuffisance nutritionnelle, les déclencheurs auto-immuns constituent des mécanismes pathophysiologiques significatifs : la thyroïdite de Hashimoto induit une infiltration lymphocytaire chronique et un élargissement progressif de la glande, tandis que la maladie de Graves génère un goitre hypervasculaire par l’activité des immunoglobulines stimulantes de la thyroïde.
Vous reconnaîtrez que plus de 10 % des populations mondiales manifestent un goitre, nécessitant votre évaluation systématique tant du statut nutritionnel que des marqueurs auto-immuns lorsque vous servez des patients présentant un élargissement thyroïdien.
Examen clinique et évaluation physique du goitre
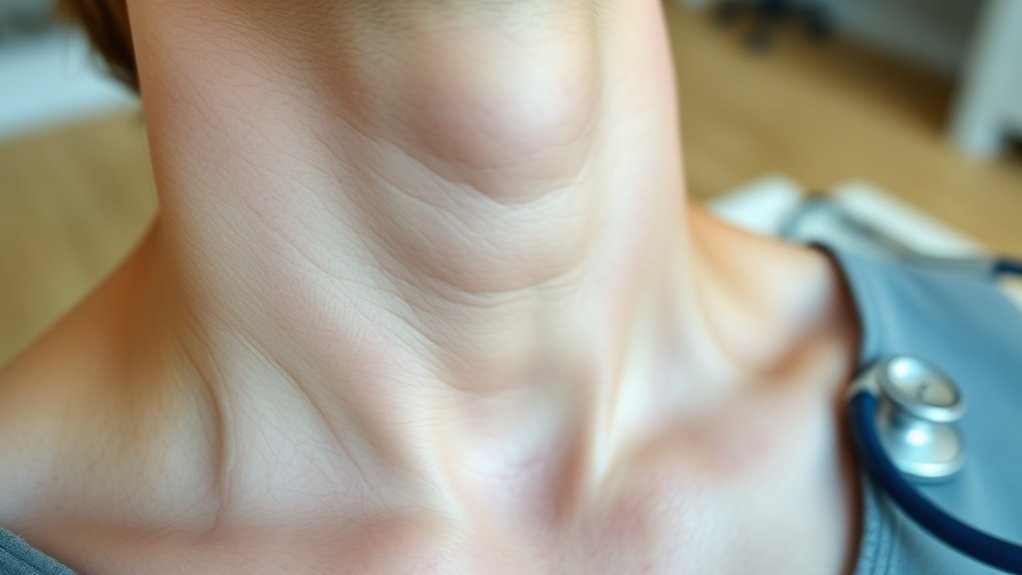
Votre approche diagnostique face à un goitre suspect commence par une inspection et une palpation systématiques du cou, en utilisant des techniques standardisées qui révèlent à la fois les caractéristiques morphologiques et les implications fonctionnelles.
Vous évaluerez le gonflement visible du cou à la base thyroïdienne, déterminant si l’élargissement présente une architecture multinodulaire ou diffuse. Grâce à des techniques de palpation précises, vous évaluerez la texture glandulaire, la présence de nodules et les changements dimensionnels qui orientent les voies diagnostiques ultérieures.
Votre examen doit identifier les symptômes compressifs—dysphagie, dyspnée ou stridor—indiquant un élargissement thyroïdien significatif nécessitant une intervention urgente.
Vous intégrerez des antécédents familiaux et médicaux complets avec les résultats physiques pour déterminer les tests de laboratoire et les modalités d’imagerie appropriés. Cette évaluation méthodique vous permet de servir efficacement les patients en établissant des diagnostics précis et en mettant en œuvre des stratégies thérapeutiques opportunes qui traitent à la fois la pathophysiologie sous-jacente et les manifestations symptomatiques.
Tests sanguins et évaluation hormonale pour le diagnostic du goitre
Suite aux constatations de l’examen physique, l’évaluation biologique établit la base biochimique de l’évaluation du goitre par la mesure systématique de l’hormone thyréostimulante (TSH), de la thyroxine libre (T4) et de la triiodothyronine (T3).
Vous identifierez le déséquilibre hormonal en interprétant l’élévation de la TSH en hypothyroïdie ou la suppression de la TSH avec des niveaux élevés de T3/T4 en hyperthyroïdie.
Les tests d’anticorps anti-thyroïdiens révèlent des étiologies auto-immunes—la thyroïdite de Hashimoto ou la maladie de Graves—qui précipitent la formation de goitre.
Vous devez reconnaître que la dysfonction thyroïdienne nécessite une surveillance sérielle pour optimiser les interventions thérapeutiques.
Complétez les panels hormonaux par une imagerie par échographie pour une évaluation nodulaire complète.
Votre approche systématique garantit un diagnostic précis, vous permettant d’adapter des stratégies de traitement qui s’attaquent à la pathologie endocrinienne sous-jacente.
Une surveillance régulière vous permet de détecter des changements biochimiques subtils, prévenant ainsi les complications tout en répondant efficacement aux besoins de santé thyroïdienne à long terme des patients.
Études d’imagerie : Échographie et scintigraphie dans la détection du goitre
Lorsque les évaluations de laboratoire établissent des anomalies biochimiques, l’ultrasonographie à haute résolution devient le principal mode d’imagerie pour l’évaluation structurelle de la thyroïde, offrant une visualisation en temps réel de l’architecture glandulaire sans exposition aux radiations.
Les avantages de l’échographie incluent une caractérisation précise des nodules, distinguant les lésions solides des lésions kystiques, et l’identification de caractéristiques suspectes nécessitant une biopsie à l’aiguille fine. Vous apprécierez son coût-efficacité et sa capacité à guider les procédures interventionnelles tout en surveillant la progression de la maladie chez les patients atteints de goitre multinodulaire.
La scintigraphie complète l’échographie en évaluant la capacité fonctionnelle à travers des modèles d’absorption de radiotraceurs. Cependant, les limitations de la scintigraphie incluent l’exposition aux radiations, l’incapacité à détecter une malignité structurelle et une utilité réduite dans les états euthyroïdiens.
Vous la trouverez la plus précieuse lors de la différenciation des nodules autonomes hyperfonctionnels des zones hypofonctionnelles. Cette approche d’imagerie intégrée vous permet de fournir des soins complets aux patients grâce à une caractérisation précise du goitre et à une planification des traitements fondée sur des données probantes.

